Практическое занятие 2
Тема: Острые кишечные инфекционные заболевания.
Задание l
Продолжить фразу:
1.Механизм передачи ОКИ...
Фекально-оральный
2.Основные симптомы ОКИ...
- Нарушения стула (понос, реже запор, изменение цвета стула, наличие в нём примесей: слизь, кровь), и как следствие нарушение водно-электролитного балланса
- Схваткообразные боли в животе
- Симптомы интоксикации (слабость, температура, тошнота, рвота, головная боль, …)
3.Осн. вид терапии при кишечных диарейных заболеваниях...
- восстановление водно электролитного балланса
- дезинтаксикационная терапия
- адсорбенты
- промывание желудка в начальном периоде, клизмы
4. Препарат, используемый per os для восстановления водно - электролитного баланса...
Регидрон
5. Особенности возбудителя ботулизма...
o В отличие от сальмонеллёза и шигеллёза это Гр+ клостридия, выделяющая ЭКЗОтоксин.
o Ботулинистическая клостридия образует споры, не разрушающиеся даже при кратковременно кипячении (только после 3-5 ч кипячения погибает)
o Это облигатный анаэроб, т.е. размножаться и выделять ботулотоксин вегетативная форма может только в условия полного отсутствия кислорода.
6.Основной синдром при ботулизме...
Невралгический (поражение НС, нисходящий паралич, нарушение глотания, птоз, … , вплоть до паралича дыхательной мускулатуры)
7.Бульбарные параличи связаны с...
Бульбарный - от лат. bulbus – луковица, форма, напоминающая medulla oblongata.
Бульбарные параличи связаны с нарушение проводящей системы дыхательного центра.
8.Переферические параличи связаны с...
Перефирические параличи связаны с повреждением синапсов перефирических нервов ботулотоксином. (токсин блокирует выброс ацетилхолина в синаптическую щель тем самым препятствуя передачи сигнала)
9.Триада симптомов со стороны органа зрения при ботулизме...
- мидриаз
- нистагм
- диплопия
- (птоз)
10.Основной вид терапии при ботулизме...
Дезинтаксикационная (промывание желудка, сифонная клизма, сорбенты, в/в введение физ. р-ра/реополиглюкина, …)
11.К декретированным группам профессий относятся...
Работники непосредственно связанные с пищевым производством/обслуживанием, проживающие в общежитиях, воспитатели, няни, …
12.Методы спец. диагностики ОКИ...
- Бактериологический
- Серологический
- Биологический (ботулизм)
13.Факторы передачи сальмонеллеза...
- Мясо-молочные продукты, не прошедшие достаточную термическую обработку (особенно купленные у незнакомых бабушек из деревни)
- Грязные руки, продукты питания
- Открытые водоёмы, особенно рядом с выпасом скота
13. Инкубационный период при шигеллёзе...
2-7 дней (чаще 2-3 д.)
14. Характер стула при сальмонеллёзе...
- обильный
- частый (от 5 р/сут)
- водянистый
- цвета «болотной тины»
- с резким неприятным запахом
15.Профилактика ОКИ...
o соблюдение личной гигиены (мыть руки, не целоваться с собачками, …)
o достаточная термическая обработка пищи
o соблюдение гигиены на сельско-хозяйственных объектах (фермы и ЛПХ), своевременное выявление больных животных
Задание 2.
Составить план п/эпид. мероприятий в очаге ОКИ.
1. Выявление и изоляция заболевших. Лечение заболевших. Контроль излеченности.
2. Выявление, взятие анализов и наблюдение за контактными.
3. Текущая дезинфекция.
4. Заключительная дезинфекция
Задание 3
Задача 1
В приёмное отд. поступила пациентка с диагнозом дизентерия. Произведён посев кала. На 4ый день исследования получен «-» ответ.
1. Назовите причины «-» ответа бак. исследования.
2. Каковы правила забора и доставки собранного материала?
Ответ:
1. а. Возможно были нарушены правила сбора, хранения или доставки материала, или сроки его доставки.
б. Возможно пациента предприняла меры самолечения и уже употребила а/б препарат.
в. Возможно материал был взят на очень ранних сроках, и бактерия ещё не выделялась / выделялась в недостаточном количестве.
2. Правила забора материала для диагностики шигеллёза:
- материал необходимо брать до начала а/б терапии
- материал необходимо брать сразу (тёплым) и в кратчайшие сроки доставить в лабораторию. Если нет такой возможности, то нужно использовать консервант.
- необходимо брать кал с примесью слизи (но не с кровью, её бактерицидные св-ва могут убить шигеллу) из 2-3 мест
Задание 4.
1. – В
2. – Г
3. – Б
4. – В
5. – В
6. – В
7. – А
8. – А
9. – В
10. – В
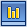
Шигеллёз
Морфология
Гр- палочки, без жгутиков, с закругленными концами размером 2–3 на 0,5–0,7 мкм. Не образуют спор и капсул.
Факультативные анаэробы

Наиб. интенс. выделение в первые дни заболевания
Механизм: фекально-оральный
Шигеллы хорошо переносят высушивание, низкие температуры, но быстро погибают под воздействием прямых солнечных лучей и при нагревании (до 60 °С — через 30 мин, до 100 °С — мгновенно). Могут сохраняться в канализационных водах до 25 — 30 дней, а в почве до 3 — 4 и даже более месяцев. Дезинфицирующие средства (гипохлориты, хлорамин, лизол и др.) в обычных концентрациях убивают шигеллы.
Инфицирующая доза: 200—300 живых клеток
Инкуб. пер: 2-7 д (чаще 2-3д)
Антропонозы
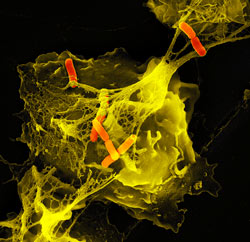
Патогенез:
1. Oris
2. ЖКТ
3. Intestinum crassum
4. При помощи протеазы вырабатывает эффекторные белки инвазии, ipa-BCD (invasion plasmid antigens), при пом. кот. ч/з М-кл-ки эпителия кишечника попадает в lamina propria (соединительнотканная подслизистая основа слизистой кишечника)
5. Shigella взаимод. с макрофагами, вызывая их апоптоз.
6. Происх. выделение цитокинов интерлейкина-8 (ИЛ), кот. инициирует развитие восп. проц-а в lamina propria и, как следствие, воспалительной диареи.
7. Shigella при помощи белков инвазии проникает в эпителиоциты с базальной стороны.
8. При пом. белков внутриклеточного распространения (VirG) лизирует окружающую её мембрану вакуоли.
9. Проникают в цитозоль кл-ки, где покрываются филаментами актина, формируя актиновый хвост, который способствует продвижению бактерии по клеточному цитозолю и проникновению в прилегающие клетки в результате полимеризации актина.
10. При гибели Shigella происходит выделение шига- и шигаподобных токсинов, блокирующих РНК клеток капилляров эпителия, вызывая их гибель и появление крови в кале. При Shigella dysenteriae токсин может поразить и клубочки почек. Также он вызывает спазм сосудов, а как следствие ↑ АД и скорости кровотока.
Плазмидные гены начинают экспрессироваться при температуре 37 °С, в условиях осмотического давления кишечника.
Эндотоксин
Шигеллы продуцируют шига-токсины (ST) и шигаподобные токсины (SL-T). Шига-токсин продуцирует только S. dysenteriae, остальные продуцируют шигаподобные токсины. Это белковые токсины, имеющих сродство к рецептору Gb3 (globotriasylceramide), кот. локализуется на мемб. эндотелия капилляров. Токсин, проникнув в клетку, взаимод. с рибосомами, необратимо блокируя синтез белка.
Шига- и шигаподобные токсины накапливаются в периплазматическом пространстве клетки (между мембранами) и выделяются в окр. ср. после гибели шигелл.
У шигелл, отличных от S. dysenteriae токсинов вырабатывается в 1000 раз меньше, поэтому ареал действия токсина огранич. стенкой кишечника. У S. dysenteriae токсин попадает в кровь и наряду с эндотелием lamina propria поражает также гломерулы почки.
Эндотоксин защищает шигеллы от действия низких значений рН и желчи.
Клиника
Схваткообразные боли в abd.
Стул:
- скудный (50-150 мл), с кажд. послед. дефекацией ↓,
- кашицеобразный, со слизью и м.б. кровью,
- частый (от 5 р/сут)
- тенезмы
- ректальный плевок
- симпт. интоксикации
Лечение
- производные нитрофуранов
- фуразолидон (по 0,1 г 4 р/сут)
- интетрикс (по 1-2 таб 3 р/сут)
- ципрофлоксацин (по 0,25-0,5 г 2 р/сут)
Курс лечения 5 д
- Дезинтаксикационная терапия:
- полиионные р-ры (Хлосоль, Квартасоль)
- коллоидные р-ры (гемодез, реополиглюкин)
Сальмонеллёз (род Salmonella)
Сальмонеллез — острая кишечная зоонозная инфекция, вызываемая различными сероварами S. enterica, за исключением сероваров S. Typhi, S. Paratyphi A, B, C, S. Sendai. Характеризуется преимущественным поражением желудочно-кишечного тракта (ЖКТ) и протекает чаще в виде локальной инфекции в форме гастроэнтерита, реже в виде генерализованных форм — тифоподобной или септикопиемической.
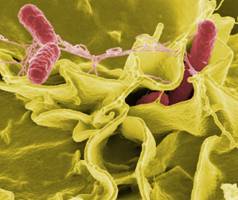
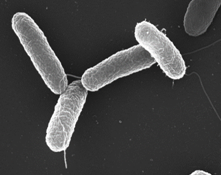
Род получил название по имени Сальмона, который в 1885 г. описал микроорганизм, выделенный из свиньи и известный в настоящее время под названием «серовар S. Choleraesuis».
Морфология
Подвижные грамотрицательные палочки размером 0,7–1,5×2–5 мкм. Капсул не образуют. Перетрихии
В воде до 4 мес., в пыли до 80 д., замороженные мясо, рыба и сыр – более года. В мясо-молочных прод-ах размнож., не изменяя органолептич. св-ва.
Переносят замораживание, но погибают при нагр. до 100 °С. Выдерживают рН 4,0–9,0
Чувствит. к Cl: хлорамин 0,1%
Антропозоонозы
Инкуб. пер: от 5-8 ч. до 2-3 д. (чаще 10-12 ч.)
Инфицирующая доза: 105-108 микробных клеток
Антигены:
Сальмонеллы обладают соматическим О-антигеном, жгутиковым Н-антигеном. Некоторые сальмонеллы обладают К-антигеном.
Вид S. enterica считают факультативным внутриклеточным паразитом, способным инвазировать нефагоцитирующие кл-ки эпителия слизистой оболочки кишечника и размножаться в макрофагах.
Патогенез:
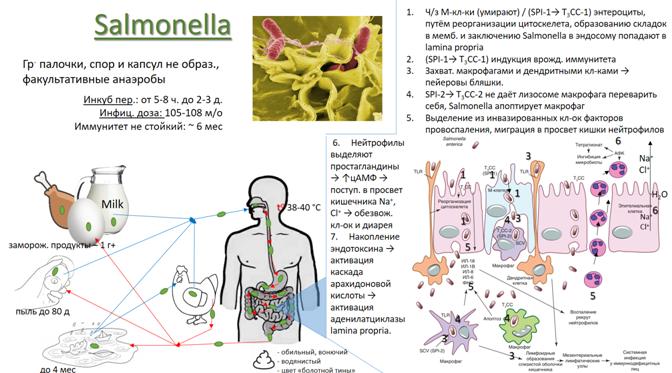
1. Oris
2. ЖКТ
3. Enteron
4. Ч/з М-кл-ки попадают в lamina propria (в результате инвазии М-клетки погибают) / при помощи фактора патогенности SPI-1, который детерминирует синтез Т3СС-1, эффекторные белки которой вызывают инвазию эпителия слизистой оболочки кишечника путем реорганизации цитоскелета клетки хозяина и участвуют в развитии воспалительной диареи.
Сальмонеллы вызывают перестройку цитоскелета, приводящую к образованию складок в мембране клеток млекопитающих. Этот процесс регулируется PhoP/PhoQ и приводит к заключению бактерий в эндосомы, в которых они переносятся сквозь эпителиальные клетки с последующим высвобождением в собственной пластинке слизистой.
Ч/з М-кл-ки (умирают) / (SPI-1→ Т3СС-1) энтероциты, путём реорганизации цитоскелета, образованию складок в мемб. и заключению Salmonella в эндосому попадают в lamina propria
5. После инвазии слизистой оболочки тонкой кишки экспрессия SPI-1 приводит к синтезу эффекторных молекул Т3СС, которые вызывают индукцию врожденного иммунитета.
В результате того что в подслизистой оболочке осмотическое давление ниже, чем в просвете кишечника, экспрессия эффекторных молекул Т3СС -1 снижается. Именно поэтому для развития симптомов заболевания требуется попадание в организм большой инфицирующей дозы сальмонелл.
(SPI-1→ Т3СС-1) индукция врожд. иммунитета)
6. Захватываются макрофагами и дендритными кл-ками и привносятся ими в прилегающие к М-клеткам пейеровы бляшки.
Захват. макрофагами и дендритными кл-ками → пейеровы бляшки.
7. SPI-2 контролирует синтез Т3СС -2, обеспечивающую размножение S. enterica в макрофагах и развитие системной инфекции.
Эффекторные белки Т3СС -2 ингибируют процесс созревания фаголизосомы, то есть слияние вакуоли, содержащей сальмонеллу, с лизосомой, в результате чего предотвращается убивание сальмонеллы НАДФН-оксидазой фагоцита.
SPI-2→ T3CC-2 не даёт лизосоме макрофага переварить себя, Salmonella апоптирует макрофаг
На активацию SPI-2 влияет низкий рН внутрифагосомального окружения.
8. Индукция синтеза Nf-kb-транскриптационного фактора приводит к выделению из инвазированных сальмонеллами клеток провоспалительных факторов ИЛ-8, ИЛ-1b, ИЛ-18, а также к притоку полиморфноядерных нейтрофилов. (их миграцию ч/з эпителий в просвет кишечника)
Выделение из инвазированных кл-ок факторов провоспаления, миграция в просвет кишки нейтрофилов
9. Нейтрофилы выделяют простагландины, которые повышают уровень цАМФ, что влечет поступление в просвет кишечника ионов натрия, хлора и, как следствие, потерю воды клетками слизистой оболочки и развитие диареи.
Нейтрофилы выделяют простагландины → ↑цАМФ → поступ. в просвет кишечника Na+, Cl+ → обезвож. кл-ок и диарея
10. Добавочным накоплением простагландинов и активации ими аденилатциклазы клеток lamina propria служит активация каскада арахидоновой кислоты эндотоксином, который накапливается в результате гибели сальмонелл.
Накопление эндотоксина → активация каскада арахидоновой кислоты → активация аденилатциклазы lamina propria.
11. Некоторые сальмонеллёзные серовары вырабатывают белковый энтеротоксин, который непосредственно активирует Са+-зависимую аденилатциклазу эпителиальных клеток крипт тонкой кишки, вызывая повышение уровня цАМФ, нарушение водно-солевого баланса и развитие диареи.
12. В результате воспаления происходит накопление активных форм кислорода и азота (нитрата и тетратионата), которые могут утилизироваться сальмонеллами, но не бактериями микрофлоры кишечника. Это приводит к распространению сальмонелл в кишечнике
Клиника:
- острое начало
- tо 38-40 °С (3-5 д.)
- схваткообраз. боли в abd.
- nausea, vomitus
Стул: (5-7 д.)
o обильный
o водянистый
o частый (15-20 + р/сут)
o резкий неприятный запах
o цвета болотной тины
Если через 5-7 д. состояние не улучшилось, tо не пропала, стоит задуматься о генерализации инфекции.

Диагностика
Материалы для бак. исслед:
· рвотные и промывные массы (нет, если желудок промывали с KMnO₄ / NaHCO₃)
· испражнения
· подозреваемые продукты (мясо, яйца, …)
· кровь, моча при генерализованной форме
Госпитализация
обязательна для пищевиков, проживающих в общаге и детям дошкольного возр.
Лечение
- первое – промывание желудка 1:5000 KMnO4 / NaHCO4 3%
- стол 4 → стол 2 → общий
- ↑ потреб. воды, Регидрон, Оралит, Цитроглюкосолан (в сост. входят KCl, NAH, NAHCO4 / цитрат натрия (Na3C6H5O7)) – 1л/ч
При более тяжёлом водно-эл-литном расстройстве р-ры вводят в/в (Квартасоль, Лактасоль, Трисоль, Хлорсоль)
- сорбенты
- этиотропное лечение не проводится, т.к. токсич. действ. оказывают только токсины (производные нитрофуранов)
Выписка после полного клинического выздоровления и - рез. кала
Ботулизм
пищевая токсико-инфекция, обусловленная токсинами Clostridium botulinum
Clostridiumbotulinum 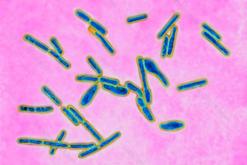
Морфология
Гр- клостридии, облигатные анаэробы, образ. субтерминальные споры.
Постоянно обитают в почве
Споры выдерживают кипячение в теч 3-5ч, при 120 °С в автоклаве погибают только ч/з 30 мин, выдерживают 18% р-р NaCl
В вегет. ф. переходят при tо 22-35 °С, кот продуцируют экзотоксин. Вегет. ф. погибает при кипячении ч/з 5 мин.
|
Типы нейротоксина: 1. A 2. B 3. C1 4. С2 (клиническое значение неизвестно, - цитотоксин) 5. D 6. E 7. F 8. G |
Серотипы клостридий: 1. A 2. B 3. C (возбудит. ботулизма у животных) 4. D (возбудит. ботулизма у животных) 5. E 6. F 7. G Наиб. патогенны для людей А, В, Е |
Наиб. патогенные серотипы A, B и E
Эпидемиология
Споры и вегет. ф. нах. в почве, воде, кишечнике животных, птиц, раб, … Но даже если спора и вегетативная форма попадёт в ЖКТ человека, это не приведёт к развитию ботулизма, т.к. заболевание вызывает только экзотоксин. Заразиться можно только при употреблении прод-ов, в кот. длительное время в анаэробных условиях размножались клостридии. (консервы, колбасы, копчёное мясо, …)
Органолептические св-ва не меняются. Правда часть штаммов Clostridium botulinum обладает протеолитической активностью; обсемененные ими пищевые продукты выглядят испорченными. При обсеменении штаммами, не обладающими протеолитической активностью, внешний вид продуктов не изменяется.
Больной чел. не представляет опасности для окружающих.
Летальная доза токсина: 0,3 мкг = 0,0000003 г
Раневой ботулизм
Споры бактерий инфицируют рану и при анаэробных условиях происх. вегетация возбудителя.
Патогенез
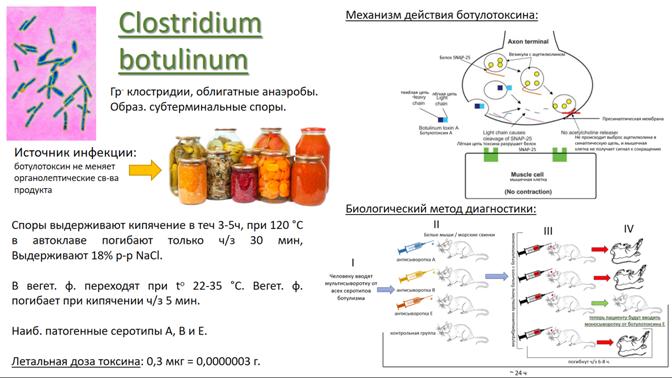
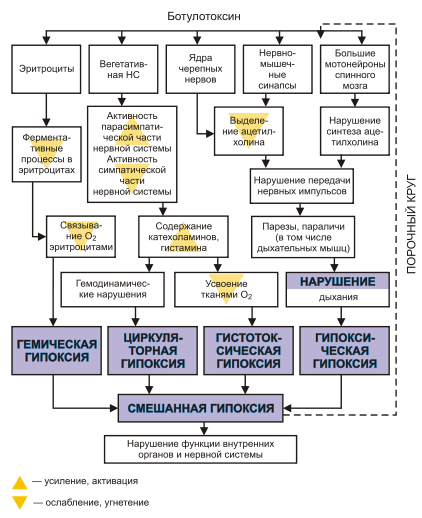
При попад. в ЖКТ токсин не разрушается succus gastricus и ферментами и ч/з неск часов всасывается в кровь.
Токсин, попавший в ЖКТ с пищей либо образовавшийся в ЖКТ или в ране, всасывается в кровь и достигает окончаний холинергических нервов - соматических, парасимпатических постганглионарных, парасимпатических преганглионарных и симпатических преганглионарных. ЦНС при этом не поражается.
Токсин (botulinum toxin) имеет молекулярную массу 150000 и состоит из тяжелой (heavy chain) (100000) и легкой (light chain) (50000) цепей.
1. Всасывание ботулотоксина происходит ч/з слизистую проксимальных отд. ХКТ, начиная с полости рта. Но наиб. значимо поступление токсина через слизистую желудка и тонкой кишки
2. Путём пиноцитоза попадает в лимфатические сосуды
3. Затем в кровь и далее проходит гематоэнцефалический барьер
4. Он связывается с пресинаптической мембраной
5. Проникает внутрь нервного окончания посредством эндоцитоза
6. Переходит в цитозоль
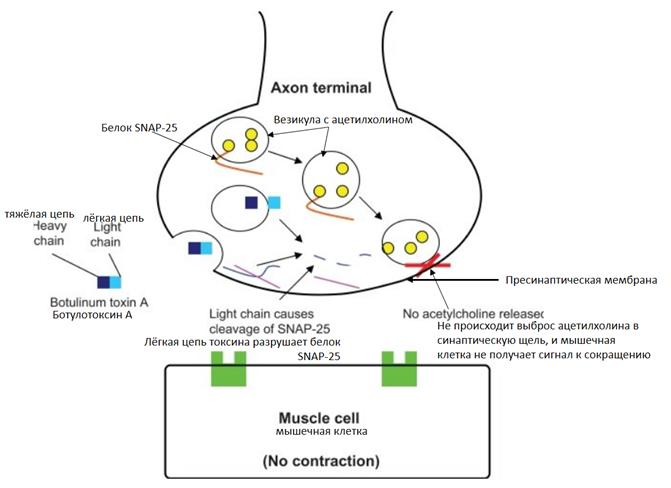
7. Будучи цинксодержащей эндопептидазой, расщепляет белок SNAP-25, участвующий в высвобождении ацетилхолина в синаптическую щель
SNAP25 (от англ. synaptosomal-associated protein, 25-kD) — мембранный белок, компонент белкового комплекса SNARE, осуществляющего стыковку синаптической везикулы с пресинаптической мембраной нейрона и их слияние с последующим высвобождением нейромедиатора.
8. Не происходит выброс ацетилхолина в синаптическую щель, и мышечная клетка не получает сигнал к сокращению
Клиническая картина
Варианты течения ботулизма:
- с преоблад. диспепсии
o сухость во рту
o распирание в эпигастрии
o метеоризм, запор
o наруш. глотания твёрдой, а затем и жидкой пищи
- с наруш. зрения
o ↓ остроты зрения
o появл. тумана / сетки перед глазами, двоение
o не могут различить близкие предметы и читать
o птоз (одно- / двусторонний)
o мидриаз (расшир. зрачков)
o стробизм (сходящееся косоглазие)
- с наруш. дыхания
o осиплость голоса
o чувство тяжести, сдавления в груди
o поверхностное дыхание
o парез дыхат. мускулатуры
Бульбарная форма
· отдышка (ЧДД 30 +) → дыхание Чейна-Стокса → разлитой цианоз, гемодинамические нарушения
- В нач. периоде м.б. схваткообраз. боли в эпигастрии, рвота, жидкий частый стул
- Нисходящий паралич, который может привести к дыхательным расстройствам и смерти.
- Сначала поражаются черепные нервы - появляются диплопия, дизартрия, дисфагия.
- Нарастает мышечная слабость, зачастую очень быстро; процесс распространяется с мышц головы и шеи на мышцы рук, груди, ног. Поражение двустороннее и, как правило (но не всегда), симметричное.
- До развития неврологической симптоматики или одновременно с ней могут возникнуть тошнота, рвота, боль в животе.
- Больные жалуются на головокружение, нечеткость зрения, сухость во рту, иногда - на боль в горле.
- Обычно они в сознании, ориентация не нарушена, однако возможны сонливость, возбуждение, тревожность.
- Лихорадки, как правило, нет.
- Часто наблюдаются птоз, ослабление зрачковых реакций, мидриаз.
- Бывает ↓ рвотный рефлекс, у части больных - ↓ и сухожильные рефлексы.
- Характерны паралитическая кишечная непроходимость, задержка стула, задержка мочи.
Диагностика
Госпитализация
Обязательная, во избежание дыхат. недостаточности
Лечение
- строгий постельный реж. неск. дней
- промывание желудка кипячёной водой / 2-5% р-ом NaHCO3 (в щелочной среде инактивируется ботулотоксин)
- энтеросорбенты
- сифонные клизмы, солевые слабительные (30г MnSO4 на 200 мл воды)
- введение гетерологичной лошадиной сыворотки по методу Безредки
- дезинтаксикационная терапия р-ром 5% глюкозы, лактасоли, гемодеза
- форсирование диуреза фуросемидом, лазиксом, гипотиазидом
- а/б для убийства тех клостридий, кот. остались в ХКТ (левомицетин 0,5 – 4 р/сут, ампициллин 0,25 – 4 р/сут)
Выписка
После клинического выздоровления.
Полное вост. орг-ма от неск. нед. до месяцев.
Брюшной тиф
Возбудители брюшного тифа и паратифов Брюшной тиф — острое антропонозное инфекционное заболевание с фекально-оральным механизмом передачи. Протекает в генерализованной форме с поражением лимфатического аппарата кишечника, мезентериальных лимфатических узлов, паренхиматозных органов, с бактериемией. Характеризуется циклическим течением. Клинически проявляется выраженной интоксикацией с лихорадкой, развитием гепатолиенального синдрома, в ряде случаев розеолезной сыпью и энтеритом.
Название болезни введено Гиппократом, оно происходит от греческого слова typhos — «туман, спутанное сознание».
Этиология.
Возбудителем брюшного тифа служит S. Typhi. Впервые возбудитель заболевания обнаружили в органах умерших людей Т. Брович (1874), Н.И. Соколов (1876) в России и К. Эберт (1880) в Германии. В 1884 г. Т. Гаффки выделил возбудителя в чистой культуре. Возбудителями паратифов служат S. Paratyphi A, описанная А. Брионом и Х. Кайзером, S. Paratyphi B, описанная Г. Шоттмюллером, и S. Paratyphi С.
По данным ВОЗ, ежегодно на земном шаре заболевают брюшным тифом 27 млн человек, смертность от него достигает 21 млн случаев в год. Возбудителей паратифа S. Paratyphi А, В, S. Sendai С выделяют реже, чем S. Typhi.
Возбудители брюшного тифа и паратифов являются сероварами подвида enterica, обладающими следующей антигенной структурой:
· S. Typhi O: 9, 12 Vi, H: d;
· S. Paratyphi A O: 1, 2, 12, H: a (1,5);
· S. Paratyphi B O: 1,4 (5)12, H: b,1,2;
· S. Paratyphi С: О: 6,7(Vi) Н: с, 1,5 S. Sendai O: 1, 9, 12, Н: а (1,5). S. Typhi, S. Paratyphi С имеют полисахаридный Vi-антиген, S. Sendai O: 1, 9, 12; H: a,1,5.
Морфология и культуральные свойства типичны для рода Salmonella. Серовар S. Schottmuelleri (S. Paratyphi B) при росте на плотных средах образует слизистые валики. Жидкие среды обогащения при посеве крови:
· триптозосоевый бульон;
· бульон с сердечно-мозговой вытяжкой;
· желчный бульон;
· при посеве содержащих дополнительную микрофлору материалов (фекалии, желчь, мочу, пищевые продукты) — селенитовый, а также тетратионатовый бульон.
На лактозосодержащих дифференциальных средах образуют бесцветные колонии.
Биохимические свойства в основном типичны для рода Salmonella. Отличительные особенности — отсутствие газообразования при ферментации S. Typhi, неспособность S. Paratyphi A продуцировать сероводород и декарбоксилировать лизин.
Эпидемиология. Брюшной тиф и паратифы являются антропонозами, то есть вызывают заболевание только у человека. Источником инфекции служит больной или бактерионоситель, которые выделяют возбудитель во внешнюю среду с испражнениями, мочой, слюной. Возбудители этих инфекций, как и другие сальмонеллы, устойчивы во внешней среде, сохраняются в почве, воде. S. Typhi может переходить в некультивируемую форму. Благоприятной для их размножения средой считают пищевые продукты (молоко, сметану, творог, мясной фарш, студень). Передача возбудителя осуществляется водным путем, играющим в настоящее время существенную роль, а также алиментарным и контактно-бытовым путями. Заражающая доза равна приблизительно 1000 клеток. Естественная восприимчивость людей к этим инфекциям высокая.
Патогенез и клиническая картина. Попав в тонкую кишку, возбудители тифа и паратифов инвазируют слизистую оболочку с помощью эффекторных белков Т3СС -1, формируя первичный очаг инфекции в пейеровых бляшках. Следует отметить, что в подслизистой оболочке осмотическое давление по сравнению с просветом кишечника ниже. Это способствует интенсивному синтезу Vi-антигена, который увеличивает антифагоцитарную активность возбудителя и подавляет выброс провоспалительных тканевых медиаторов клетками подслизистой оболочки. Следствием этого считают отсутствие развития воспалительной диареи на начальных этапах инфекции и интенсивное размножение микроорганизмов в макрофагах, приводящее к воспалению пейеровых бляшек и развитию лимфаденита, в результате чего происходит нарушение барьерной функции мезентериальных лимфатических узлов и проникновение сальмонелл в кровь, — развивается бактериемия. Это совпадает с концом инкубационного периода, который длится 10–14 сут. Во время бактериемии, которая сопровождает весь лихорадочный период, возбудители тифа и паратифов с током крови разносятся по организму, оседая в ретикулоэндотелиальных элементах паренхиматозных органов: печени, селезенки, легких, а также в костном мозге, где они размножаются в макрофагах. Из купферовых клеток печени сальмонеллы по желчным протокам, в которые они диффундируют, попадают в желчный пузырь, где также размножаются. Накапливаясь в желчном пузыре, сальмонеллы вызывают его воспаление и с током желчи реинфицируют тонкую кишку. Повторное внедрение сальмонелл в пейеровы бляшки приводит к развитию в них гиперергического воспаления по типу феномена Артюса, их некрозу и изъязвлению, что может привести к кишечному кровотечению и прободению кишечной стенки. Способность возбудителей брюшного тифа и паратифов сохраняться и размножаться в фагоцитирующих клетках при функциональной недостаточности последних приводит к формированию бактерионосительства. Сальмонеллы также могут длительное время сохраняться в желчном пузыре, выделяясь с фекалиями в течение длительного времени, и контаминировать окружающую среду. К концу 2-й недели заболевания возбудитель начинает выделяться из организма с мочой, потом, материнским молоком. Диарея начинается в конце 2-й или начале 3-й недели заболевания, с этого времени возбудителей высевают из фекалий.
Клиническая картина брюшного тифа и паратифов характеризуется циклическим течением и проявляется лихорадкой (повышение температуры тела до 39–40 °С), интоксикацией, возникновением розеолезной сыпи, нарушениями со стороны нервной и сердечно-сосудистой систем.
Иммунитет после перенесенного заболевания напряженный и длительный. Протективный иммунный ответ обеспечивается синергическим действием клеточного иммунного ответа, в котором ведущая роль принадлежит активированным макрофагам. Гуморальный иммунитет самостоятельно не обладает протективной активностью, а является свидетелем инфекционного процесса. Первыми к концу 1-й недели заболевания появляются антитела к О-антигену, которые достигают максимальных титров к разгару заболевания, а потом исчезают. Антитела к Н-антигену возникают в период реконвалесценции, а также у привитых лиц, и длительно сохраняются. У бактерионосителей брюшного тифа обнаруживают антитела к Vi-антигену.
Микробиологическая диагностика. Учитывая цикличность течения заболеваний, материал для исследования и метод исследования определяют стадией течения болезни. Основной метод диагностики — бактериологический. Используют также серологическое исследование. На 1-й неделе заболевания и в течение всего лихорадочного периода S. Typhi и возбудители паратифов выделяют из крови. С конца 2-й недели заболевания проводят выделение копро-, били- и уринокультур, то есть материалом для исследования служат испражнения, желчь, моча. В 90% случаев возбудитель удается выделить из костного мозга даже тогда, когда из других материалов для исследования выделить возбудителя не удается, особенно если больной принимает антибиотики.
Посев крови осуществляют в соотношении 1:10 в желчный бульон или другие жидкие среды обогащения с последующим пересевом на плотные дифференциально-элективные среды (Эндо, Плоскирева, Мак-Конки). Остальные материалы для исследования высевают непосредственно на плотные дифференциально-элективные среды. Выделенную культуру возбудителя идентифицируют по биохимическим свойствам и антигенной структуре, а выделенную культуру S. Typhi типируют Vi-фагами для определения источника инфекции.
Начиная с 2-й недели заболевания проводят серологическое исследование для определения наличия и типа антител с помощью РНГА с О-, Н- и Vi-диагностикумами. Положительным считают диагностический титр 1:200. В эндемичных по брюшному тифу регионах исследование рекомендуют проводить с использованием парных сывороток.
Профилактика и лечение. Для специфической профилактики брюшного тифа используют вакцину для профилактики брюшного тифа [«Вианвак» (Вакцина брюшнотифозная Ви-полисахаридная)♠]. Для профилактики по эпидемиологическим показаниям лицам, которые проживают совместно с больным и которые употребляли продукты и воду, зараженные или подозрительные на заражение S. Typhi, назначают бактериофаг брюшнотифозный. Проводят этиотропную антибиотикотерапию.
Неспецифическая профилактика включает санитарно-бактериологический контроль систем водоснабжения, соблюдение санитарно-гигиенических правил при приготовлении пищи, выявление бактерионосителей среди работников пищеблоков, торговли, своевременное обнаружение и изоляцию больных.














 (zip - application/zip)
(zip - application/zip)